PATOLOGIA FARINGE
PATOLOGIA INFECCIOSA NO COMPLICADA ⇑
La infección de la faringe y las amígdalas (faríngea y palatina y lingual ) suelen ocurrir simultáneamente ya que son tejidos próximos y muy imbricados ( existe tejido linfoide disperso por la mucosa faríngea. Tenemos áreas especficas de tejido lingoide en lo que conocemos como anillo de waldeyer : base lengua ( amígdala lingual ), amígdalas palatinas ( las amigdalas mas conocidas ) y faringea ( vegetaciones/ adenoides ).
Este anillo Waldeyer es un tejido defensivo, donde se produce el choque de los gérmenes en los primeros años de vida y se generan defensas. Normalmente, la extirpación de este tejido a partir de los 2 – 3 años no parece tener un efecto perjudicial sobre el desarrollo de las defensas, por tanto en caso de tener que operar de amígdalas a un niño de 3 años no debemos pensar que le va a afectar en su desarrollo natural.
FARINGOAMIGDALITIS AGUDA BACTERIANA
Las faringoamigdalitis bacteriana son un porcentaje reducido del total de faringoamigdalitis ( 20-30%), el resto son víricas. Son infecciones muy frecuentes en la infancia. Hay diversos agentes responsables aunque el mas importante por el riesgo potencial de complicaciones graves es el streptococo b- hemolítico grupo A ( STREPTOCOCO PYOGENES ) que pueden afectar a la válvulas corazón, las articulaciones, la piel… por tanto en el caso de un niño con faringoamigdalitis de repetición es aconsejable realizar un cultivo para determinar si se trata de este germen. No recomendamos tratamiento antibiótico hasta que pasen 3 dias del inicio del proceso, salvo que exista un mal estado general del paciente con fiebre alta. El antibiótico de elección vendrá determinado por el antibiograma, pero en general una amoxicilina clavulánico puede ser resolutiva. Cuando la amigdalitis es recidivante, osea mas de 6 – 7 episodios al año , se puede considerar como un proceso crónico y estaría justificado sopesar un tratamiento quirúrgico.
FARINGOAMIGDALITIS VIRICA AGUDA
Los virus son los responsables del 70% de las faringoamigdalitis, suelen ser autolimitados, de unos 3 días de duración y solo requieren un tratamiento sintomático ( analgésicos, antiinflamatorios… ) pero no antibióticos.
FARINGOAMIGDALITIS ESPECIFICAS VIRICAS / BACTERIANAS
La amigdalitis especificas víricas mas relevantes son:
- Mononucleosis o “ enfermedad beso “: la produce virus epstein- Barr, suele afectar niños , adolescentes o adultos jóvenes. La triada clásica es fiebre alta, placas blanquecinas en anginas y gran reacción ganglionar. Puede tener inflamación de hígado y bazo. Suele existir una linfocitosis atípica en la analítica y el tratamiento es sintomático con / sin corticoides y el uso de antibiótico puede estar justificado porque existen un porcentaje casos en que se puede sobreinfectar por el streptococo pyogenes.
- Herpangina : infección causada por virus Coxaskie grupo A. Tiene ampollas o vesículas en paladar. Cuando aparecen ampollas en manos y pies es un cuadro especifico conocido como síndrome mano boca pie.
- Virus Herpes Simple : además de faringoestomatitis también existe afecion mucosa gingival y de la boca, suele tener vesículas pequeñas en paladar sobre todo.
- Virus Varicela Zoster : se caracteriza por una amigalitis unilateral de las lesiones vesiculosas.
Las amigdalitis especificas bacterianas son afortunadamente poco frecuentes, las mas relevantes son :
Enfermedades Granulomatosas :
- Micobacterias: TBC , suele ser secundaria a la afectación pulmonar, lugar mas frecuente en territorio ORL es la laringe pero pueden existir lesiones granulomatosas en orofaringe. Habitualmente puede existir una reacción ganglionar significativa que podría fistulizarse.
- Lepra
- Treponema: Sífilis
- Protozoos: Leishmaniasis
Anginas específicas
- Difteria
- Angina de Vincent : amigdalitis unilateral ulceronecrotica con adenopatía dolorosa.
Gonorrea
Enfermedades tropicales :
- Escleroma
- Micosis
ADENOIDITIS
La inflamación / infección de amígdala faríngea es muy frecuente en los 2 – 3 primeros años de vida. Su ubicación hace que favoresca el encharcamiento de la nariz con moco, el paso de moco al oído medio favorecido porque la anatomía de la trompa en la infancia suele ser mas corta y mas ancha ( otitis serosa ) y la caída de moco a orofaringe con la consiguiente tos… Lo mejor para evitar su inflamación o infección es la prevención con lavados nasales y descongestivos… Normalmente este tejido se atrofia a partir de los 4 – 5 años.
FARINGITIS CRONICA
La faringitis crónica es un termino muy extendido, normalmente los otorrinolaringólogos lo usamos para referirnos a mucosas deterioradas y mas sensibles, cuyo principal factor determinante es la edad, pero también influye el hecho de haber sido operado de amígdalas , padecer de hernia hiato o reflujo, trabajar en entornos irritantes ( humos, frio excesivo…. ). Normalmente el tratamiento son medidas preventivas. El uso los “ estimulantes de las defensas “ puede tener cierta utilidad. Recientemente ha vuelto a ponerse de moda el uso de autovacunas o lisados bacterianos.
CANDIDIASIS OROFARINGEA
La candidiasis orofaringea es una infección frecuente en personas con:
- Defensas bajas o inmunodeprimidos
- Diabéticos
- Uso de corticoides inhalados por boca o sistémicos ….
Va a requerir de un tratamiento tópico y sistémico durante un tiempo minimo para evitar las recaidas.
Habra que tomar medidas para evitar los factores favorecedores….
PATOLOGIA DEL SUEÑO ⇑
La patología del sueño es una entidad que cada vez tiene mas protagonismo dentro de la acitividd del Otorrinolaringologo. Es una patología multidisciplinar donde intervienen : Otorrino, Neumologos, Neurofisiologos…. Hay que diferenciar claramente entre un roncador puro y una persona con apnea del sueño, ya que este tiene un riesgo de complicaciones sociales mientras en roncador únicamente tiene un problema social, de convivencia, de pareja… El tratamiento tanto del ronquido como de la apnea se ha modificado en los últimos años, haciéndose mas especifico para cada paciente gracias a la introducción del análisis endoscópico durante un sueño producido mediante el uso de hipnóticos. En la patología del sueño es determinante el índice de masa corporal , es decir el sobrepeso, por tanto, no ha de extrañarse que su medico especialista : ORL , Neumologo, Neurofisiologo…. Le inisita en el beneficio de la perdida de peso.
RONCADOR PURO

El ronquido es una patología muy prevalente, sobre todo en varones, en general no es un problema de salud serio si no se tiene apnea del sueño, mas bien es un problema de convivencia, de pareja, social… En su aparición hay una serie de factores determinantes, entre ellos, el mas significativo es el sobrepeso. El ronquido es la vibración del tejido al paso del aire por un lugar estrecho. Las áreas donde puede existir estrechamiento son fundamentalmente en territorio Otorrinolaringologico y destaca :
- Estrecheces nasales : desviación septal, pólipos, hipertrofia cornetes…
- Estrecheces en rinofaringe : persistencia tejido adenoideo…
- Alteraciones paladar : paladar grande, mas caído, que se pega mas a la pared lateral faríngea.
- Hipofaringe : amigdalas hipertróficas, paredes faríngeas protuyen hacia dentro, base lengua hipertrófica o desplazada hacia atrás por una mandibula poco desarrollada.
SINDROME APENA OBSTRUCTIVA DEL SUEÑO
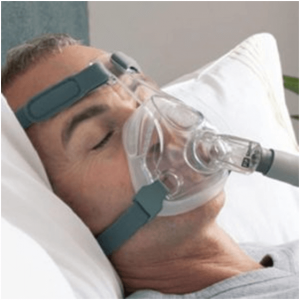

La apnea del sueo es un paciente que además de roncar hace mas de una cantidad de pausas respiratorias de una duración determinada a la hora.. aunque clínicamente se puede intuir porque suelen ser pacientes cansados, con un sueño que no les resulta reparador y que tienen una especial propensión a dormirse en situaciones que no son logicas. Aunque podemos tener una sospecha clínica es imprescindible objetivas y cuantificar la severidad de la apnea y esto se hace mediente la polisomnografía. El tratamiento de esta patología va a ser uso de maquinas de aire a presión para dormir o la cirugía. La cirugía, si es viable, debe tenerse en consideración como primera opción ya que resulta bastante incomodo el uso de la maquina. Para poder ser intervenido se tienen que cumplir una serie de criterios y para saber el tipo de cirugía que hay que realizar es necesario hacer un estudio endoscópico del sueño. Hasta hace unos años se les trataba a todos con la misma técnica y esto ha llevado a resultados muy probres. Hoy dia las técnicas de faringoplastia mas usada es la lateral y la de expansión.
PAPILOMAS
Los papilomas son lesiones pediculadas verruciformes que están causadas por el virus del papiloma Humano ( VPH ) Hay unos tipos benignos de papiloma y otros con potencial para favorecer el desarrollo de una lesión maligna. En la mayoría de los casos, las infecciones por el VPH de todos los tipos desaparecen antes de que puedan causar problemas de salud. El lugar donde mas propenso es el desarrollo de una lesión maligna favorecida por VPH es la parte posterior lengua y región amigdalar
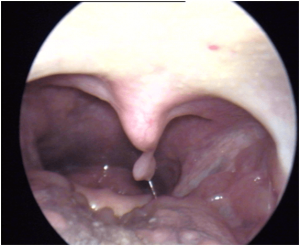
¿De qué manera causa cáncer el VPH?
El VPH puede hacer que las células normales se vuelvan anormales. La mayoría de las veces, estos cambios en las células no se pueden ver ni sentir. En la mayoría de los casos, el cuerpo combate en forma natural la infección por el VPH y las células infectadas vuelven a la normalidad. Pero cuando el cuerpo no elimina el VPH, este virus puede causar cambios visibles y ciertos tipos del VPH pueden causar cáncer orofaríngeo. El cáncer causado por el VPH a menudo tarda años en desarrollarse después de que se contrae la infección. No está claro si tener el VPH por sí solo es suficiente para causar cánceres orofaríngeos o si otros factores (como fumar o mascar tabaco) interactúan con el VPH y causan estos cánceres. Se necesitan más investigaciones para entender todos los factores que causan los cánceres orofaríngeos
QUISTES
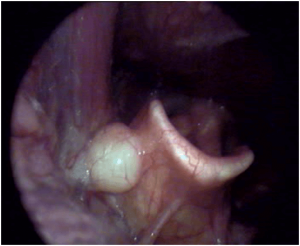
Los quistes se originan por un bloqueo en el canal de drenaje de las glandulas de sercecion de moco que esta presentes por toda la mucosa faríngea. Son mas frecuentes en la región de la orofaringe, aunque también aparecen en hipofaringe, entre lengua y epiglotis normalmente , si tienen gran tamaño a este nivel , además de sensación de cuepro extraño, ocasionarían problemas de disficultad en la respiración. Existe también un tipo de quiste congénito que aparece por enciama del paladar blando y al fondo de la nariz que se conoce como quiste de tornwaldt. En algunos casos, por su tamaño, pueden dar molestias : sensación cuerpo extraño, disnea, bloqueo nasal…, en estos casos, será necesario su extirpación quirúrgica bajo anestesia local o general dependiendo de área anatómica donde se ubiquen. .
ULCERAS DE ROCE
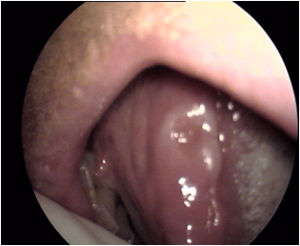
Las ulceras de roce, afectan sobre todo al borde libre lingual , que al entrar en contacto con unas piezas dentarias muy afiladas en su borde interno, actúan como auténticos cuchillos produciendo unas ulceras muy dolorosas en la lengua. El tratamiento es el limado por parte del estomatólogo / dentista de las piezas cortantes y hemos de confirmar su resolución, porque en algunos casos pueden constituir lesiones premalignas o malignas, por tanto, si no se resuelven, una vez limado los dientes, en un tiempo de unas 3 semanas estará justificado la toma de biopsia para descartar una transformación maligna o un origen maligno de la ulceración.
RANULA
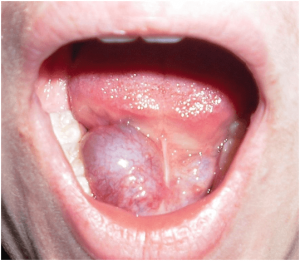
La ránula es una extravasación de moco de las glándula sublingual por tanto aparece en suelo boca. Puede ocurrir también en las glándulas menores dispersas por lamucosa de la orofaringe y se le llama mucoceles o bien en las glándulas mayores como submaxilar y parótida y se le llama sialocele. Normalmente la ránula crece hacia la boca pero en algunos casos, favorecido por músculos débiles del suelo boca, puede extenderse hacia el cuello, denominándosele a este tipo de ranula “ plunging”. El tratamiento es variado : marsupializacion, puncion-aspiracion y compresión, exeresis completa…. En el caso de los plunging la cirugía lógicamente es mas compleja.
ABSCESOS FARINGEOS ⇑
Los abscesos generalmente son acúmulos de pus que aparecen en el curso de una infección mal tratada o que por las circunstancias del paciente ( inmunosupresión, diabetes…) se extiende a los tejidos circundantes. Generalmente las infecciones casusantes son amigdalitis o patología dentaria. A veces, estas lesiones progresan de forma muy rápida porque esta causandas por agentes muy agresivos y por tanto tienen un riesgo potencial incluso de muerte. Cuando tenemos un diagnostico de certeza de acumulo de pus la actitud puede ser quirúrgica de urgencia si existe riesgo de extensión a áreas vitales o de observación mediante ingreso y tratamiento IV las siguientes 24 h al diagnostico y según evolución intervenir o mantener la actitud expectante si va mejorando con el tratamiento.
ABSCESO PERIAMIGDALINO
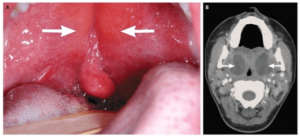
Es el absceso faríngeo ( cervical ) mas frecuente, esta ocasionado por una mala evolución de una amigdalitis. Suele estar causado por una agentes bacterianos y anaerobios. Hay que sospecharlo ante una amigdalitis que no evoluciona bien, que genera una mayor dificultad respiratoria, con sialorrea, voz de” patata caliente”, disnea…
ABSCESO PARAFARINGEO
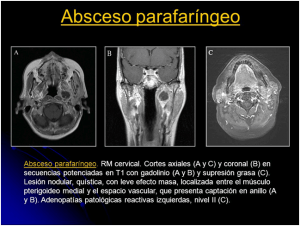
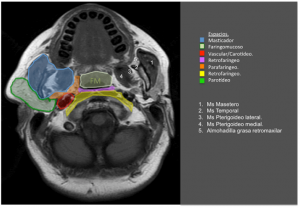
Cuando el pus se acumula entre la musculatura de la faringe y las estructuras vasculares del cuello, estamos ante un absceso parafaringeo. Tenemos un mayor índice de riesgo de complicaciones porque esta en contacto con estructuras vasculares y nerviosas importantes, puede protusionar hacia la faringe y crear un estrechamiento del espacio para el paso de la comida y el aire por tanto da odinofagia y disena. Hay que realizar un estudio endoscópico que nos hara sopsechar de este proceso y el correspondiente TAC para determinar extensión y características del absceso, previo al drenaje.
ABSCESO RETROFARINGEO
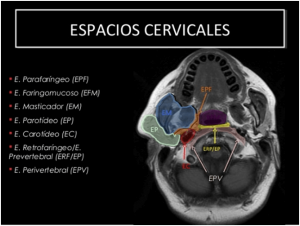
En el absceso retrofaríngeo el pus esta entre la columna cervcical y musculatura faringea, este área tiene el mismo problema de disminuir el espacio en el área de paso de la comida y el aire, como hacían los abscesos parafaringeos, sin embargo tiene un plus mayor de peligrosidad ya que por el área anatómica donde se localiza el pus, existe un riesgo alto de progresión de este hasta el mediastino que es el espacio que existe entre los pulmones, por tanto un área compleja y de alto riesgo ..
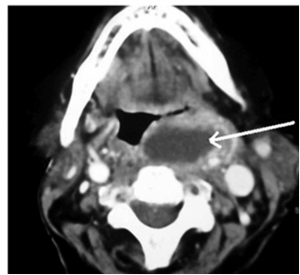
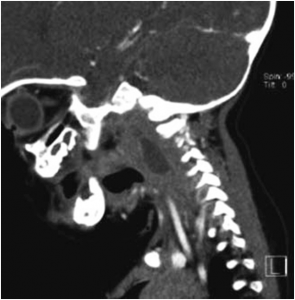
ABSCESO LINGUAL
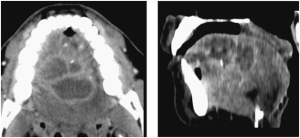
Los abscesos dentro de lengua son raros, generalmente van a ocasionar un intenso dolor al movilizar la lengua con un amento de tamaño de esta…. Hay que tener una alta sospecha para realizar una prueba de imagen que nos confirme el diagnostico.
ABSCESO SUELO BOCA
Los abscesos del suelo boca , suelen ser mas de origen dentario y van a protuir en la región de las glandulas submaxilares y debajo de la barbilla, dando lugar a un tipo especial de absceso llamado angina de Ludwig.
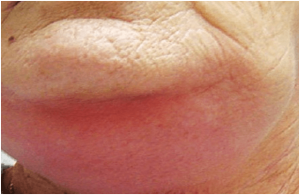
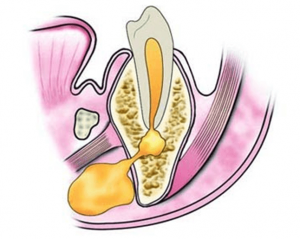
PATOLOGIA NO INFECCIOSA FARINGE ⇑
La patología no infecciosa de la boca es un grupo de lesiones de diagnostico difícil, que en algunos casos va a requerir realizar una biopsia y estudio histológico.
ULCERAS STRESS
Las ulceras de stress son lesiones típicas en personas muy estresadas, sobre todo si además tienen factores favorecedores: bajas defensas, cambios hormonales en la mujer, anemia o déficit vitamina B12, patología concomitante como diabetes, HTA…..
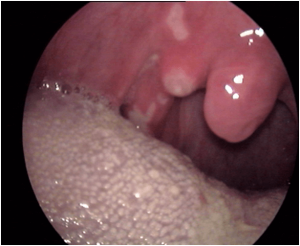
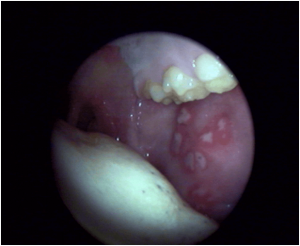
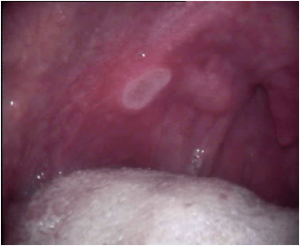
ESTOMATITIS AFTOSA RECIDIVANTE



La estomatitis aftosa recidivante se caracteriza por ulceras de pequeño tamaño que suelen afectar sobre todo a la boca : dentro labios, en lengua, en mejillas. Se les conoce también como aftas.No son lesiones contagiosas pero tienen tendencia a la recidiva. No se conoce la razón exacta de esta condición aunque hay una serie de factores favorecedores como son :
- Sistema inmunológico débil.
- Alergias alimentarias : chocolate, café, frutos secos…
- El estrés
- Las infecciones tanto víricas como bacterianas
- Los traumatismo de la mucosa
- Una alimentación desequilibrada…
- Algunos medicamentos.
LIQUEN PLANO
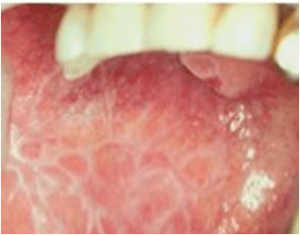
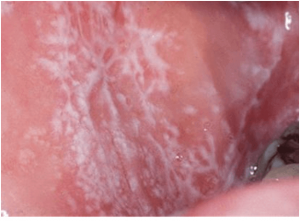
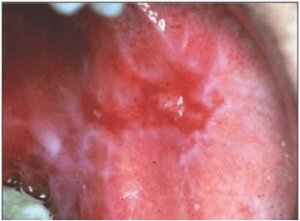
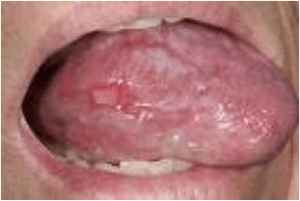
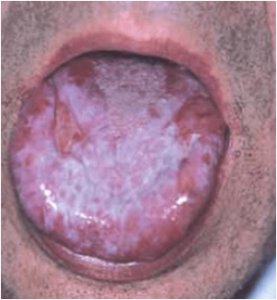
El liquen plano es una enfermedad inflamatoria cronica que puede afectar a piel y mucosas, entre ellas la oral. Su etiología es desconocida, se le relaciona con un origen inmunológico, por stress…
El liquen oral puede presentarse en una de tres formas:
- La forma reticular es la presentación más común y se manifiesta como pinceladas blanquecinas en la mucosa en forma de estrias, conocidas como estrias de Wickham o bien como pápulas más pequeñas (areas de gránulos arenoso. Las lesiones tienden a ser bilaterales y por lo general asintomáticos. Ocasionalmente se localizan en las encias aunque por lo general se ubican a los lados de la lengua o en el interior de las mejillas.
- Ocasionalmente se presenta en forma de vesículas llenas de fluido que se proyectan de la superficie de la mucosa.
La forma erosiva se presenta como áreas de eritema, rojizas que se ulceran y son frecuentemente incómodas. Una placa fibrinosa o seudomembranosa cubre la ulcera.La erosión puede ocurrir en varias zonas de la boca o bien en solo una, como en las encías, donde se asemejan a una gingivitis descamativa. Las estrías de Wickham pueden verse cercanas a las zonas ulceradas las cuales tienden a la transformación maligna.
PENFIGO
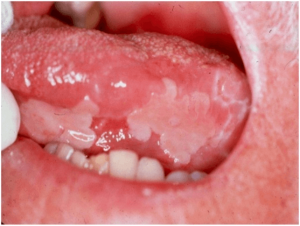
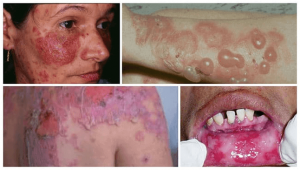
Las enfermedades versículo – ampollares que afectan a la mucosa oral constituyen un grupo importante de alteraciones por su dificultad diagnóstica, ya que a la exploración podemos apreciar úlceras o erosiones inespecíficas, por la fragilidad de las ampollas al traumatismo masticatorio y sobre todo por la gravedad y cronicidad que pueden alcanzar alguna de estas enfermedades como el pénfigo.
El pénfigo es una enfermedad autoinmune, organoespecífica en la que se producen vesículas y ampollas en la piel y las mucosas por la acción de autoanticuerpos contra proteínas específicas localizadas en las uniones de las células del epitelio.
Hay dos formas fundamentales de pénfigo que son el pénfigo vulgar (PV) con una participación importante de las mucosas y el pénfigo foliáceo (PF) que se expresa en la piel y sus respectivas variantes (pénfigo vegetante y pénfigo eritematoso); estos dos grupos se diferencian por sus características clínicas, los autoanticuerpos, y la histología.
Además, han sido descritas nuevas entidades mucho más raras como son el pénfigo paraneoplásico (PPN), IgApénfigo y pénfigo herpetiforme.
Las manifestaciones orales son muy comunes en el pénfigo vulgar y en el pénfigo paraneoplásico, siendo muy infrecuentes en los otros tipos de pénfigo por esto comentaremos fundamentalmente estas dos entidades clínicas.
LEUCOPLASIAS – ERITOPLASIAS ORALES
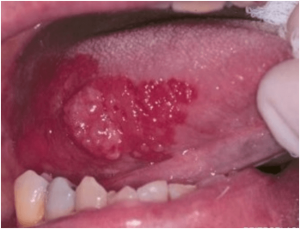
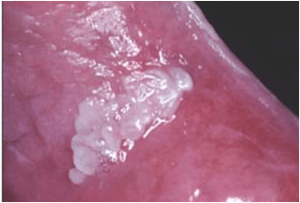
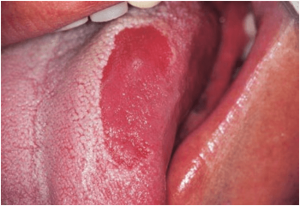
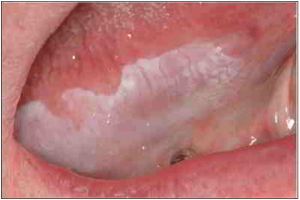
La leucoplasia es la lesión premaligna más frecuente de la cavidad oral. La Organización Mundial de la Salud la define clínicamente como una lesión predominantemente blanca de la mucosa oral que no puede caracterizarse como ninguna otra lesión conocida y con una elevada tendencia a convertirse en un cáncer por tanto ha de hacerse un seguimiento estrecho.
La eritroplasia es definida como un parche rojo que no puede ser clínica ni patológicamente diagnosticada como cualquier otra condición y tiene un riesgo también alto de degeneración maligna, por tanto requiere un seguimiento estrecho.
La eritroplasia es definida como un parche rojo que no puede ser clínica ni patológicamente diagnosticada como cualquier otra condición y tiene un riesgo también alto de degeneración maligna, por tanto requiere un seguimiento estrecho.
VARIANTES NORMALIDAD LENGUA : GLOSITIS ROMBOIDAL, LENGUA GEOGRAFICA, LENGUA ESCROTAL
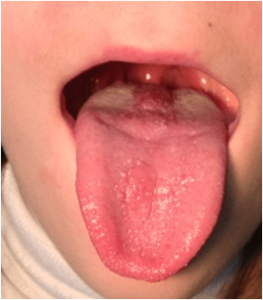
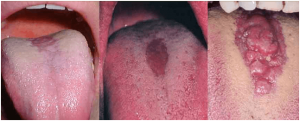
La glositis romboidal es una variante de normalidad, que se asocia a un origen micotico aunque no esta claro.
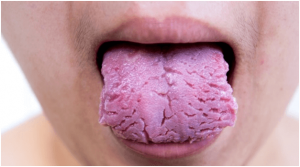
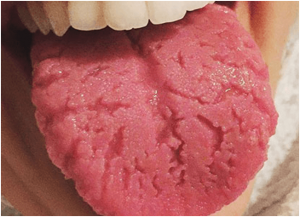
La lengua escrotal es una vaiante de normalidad que se caracteriza por tener zurcos marcados.
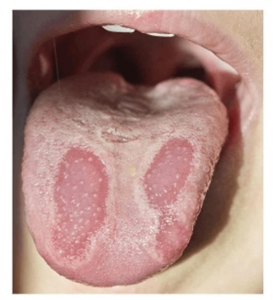
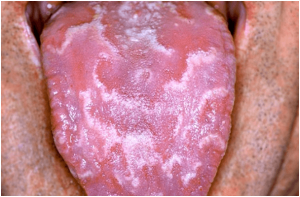
La lengua geográfica es una variante de normalidad que se caracteriza por imitar a un mapa, de ahí su nombre.
VARICES SUELO BOCA BASE LENGUA
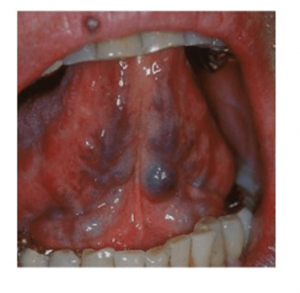
Las varices de suelo boca , base lengua son alteaciones frecuentes, asintomáticas, pero que han de tenerse en cuenta como responsables del sabor a sangre en la boca o la saliva sonrosada o con sangre oscura.
TUMORES MALIGNOS FARINGEOS ⇑
Los tumores malignos faringe suelen afectar sobre todo a lengua , amígdalas e hipofaringe. El tipo histológico mas frecuente es el ca. Epidermoide en todas las localizaciones. Los de los 2/3 anteriores de la lengua se suelen diagnosticar antes pero los del tercio posterior lengua, amígdala e hipofaringe como son mas posteriores suelen diagnosticarse en estadios avanzados, teniendo una gran extensión en superficie y profundidad , asi como metástasis ganglionares y / o distancia, lo cual hace que la cirugía sea un proceso muy mutilante y el pronostico sea sombrio, no obstante la cirugía laser transoral y la robotica estan cambiando esta circunstancia, sobre todo para estadios bajos.
Un factor de gran interés, para todos los tumores en general y para esta localización en particular es la posibilidad de tener un patólogo a disposición del cirujano para realizar estudios histológicos intraoperatorios de los márgenes del tumor. Esto es una cuestión que en el ámbito de la sanidad publica es casi inviable por falta de un numero suficiente de patólogos para cubrir la cantidad de cirugias oncológicas que se realizan cada dia en un centro hospitalario publico.
Independientemente del tratamiento estas lesiones suelen tener un mal pronostico y una mala supervivencia en los estadios altos independientemente de la localización.
TUMORES LENGUA
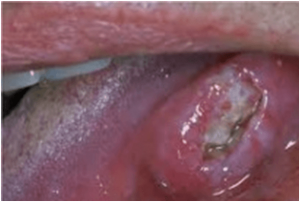
El tumor maligno de lengua mas frecuente es el ca epidermoide. Los primeros que suelen apreciarlo son los dentistas / estomatólogos que observan una ulcera que no cicatriza. Un síntoma característico es el dolor intenso al roce y la sensación de dureza en el tejido. Los que forman ulcera o crecen hacia fuera son relativamente fáciles diagnosticar, sin embardo cuando crecen hacia dentro y la mucosa exterior es sana son los mas difíciles de diagnosticar.
Como en el resto de localizaciones los factores de riesgo mas habituales son el consumo de tabaco y el alcohol, además el roce crónico, las infecciones por HPV y la existencia de lesiones previas de riesgo ( leucoplasia o eritoplasia ) y la mala higiene bucal, son factores a tener en cuenta.
La lengua es una estructura muy vascularizada lo que aumenta el riego de difusión o metástasis por via hematógena a otros órganos. Son factores del mal pronostico en todas las localizaciones de la faringe y en la lengua en particular : el tamaño ( extensión en superficie y en profundida), la localización ( peor pronostico cuanto mas posterior es la lesión), que la lesión cruce la línea media y la presencia de ganglios metastásicos o metástasis a distancia.
Hay que hacer un estudio de extensión ( RNM con y sin contraste de lengua y cuello + PET TAC body ).
Una vez confirmado el diagnostico histológicamente ( generalmente mediante biopsia con anestesia local o general según localización ) , descartado metástasis a distancia, establecido un estadio, se planificara la mejor opción de tratamiento en la comisión oncológica de cabeza y cuello, que en general va a ser la reseccion tumoral con márgenes amplios con / sin vaciamiento ganglionar ( funcional o radical del mismo lago o bilateral según la presencia o no de adenopatías afectas, la uni o bilateralidad de estas y su tamaño.
TUMORES AMIGDALA
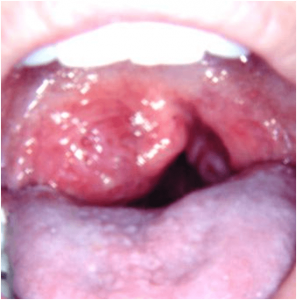
El tumor maligno mas frecuente de amígdala es el carcinoma epidermoide o carcinoma escamoso. Se suele instaurar de forma insidiosa como un escozor en el área de la amígdala, que se acompaña de dolor en la deglución, dolor que suele irradiarse al oído. Cuando van creciendo producirán trismus ( dificultad para abrir la boca ), Puede aparecer mal aliento y dolor al mover la lengua.
En el diagnostico es determinante la inspección visual directa o con endoscopia, asi como el tacto, con ambos procedimientos podemos tener un índice de certeza de lesión maligna entorno a un 95%, que aumentara si estamos ante un paciente fumador, bebedor, con mala higiene de boca y una historia familiar positiva de lesiones malignas en dicha área y si además presenta adenopatías palpables ipsi o contralaterales en el cuello, sugerentes de etiología maligan ( duras, adheridas, dolorosas…. ).
En el diagnostico , como en todos los tumores, será necesario estudio de imagen para extensión local y a distancia ( RNM con y sin contraste orofaringe y cuelo + PET TAC body + biopsica con anestesia local o general para diagostico de certeza ).
Confirmado el diagnostico histológicamente, analizada la extensión local, ganglionar y a distancia nos permite establecer el estadio en que esta dicho tumor y en base a esto y las características y deseos del paciente se podrá hacer tratamiento quirúrgico o con RT + QT concomitante.
La cirugía puede requerir, sobre todo en tumores grandes y que bajan mucho en base lengua o polo inferior amígdala, una apertura de la mandíbula. La limpieza de cuello es recomendable incluso aunque no existan ganglios palpables ni radiológicos. Hoy en dia con el desarrollo de la cirugía robotica esposible extirpar lesiones de un tamaño intermedio por via transoral sin necesidad de abrir la mandibula y con un campo exangüe que permite una mejor garantía en la reseccion de los bordes.
En función del análisis histológico de la pieza ( bordes afectos o no , valor en mm de los márgenes quirúrgicos de seguridad) y de los ganglios del cuello ( tamaño , numero, lateralidad ,y características de las adenopatías metastásicas) habrá que realizar un tratamiento con RT posterior con / sin Quimioterapia concomitante.
TUMORES LABIO
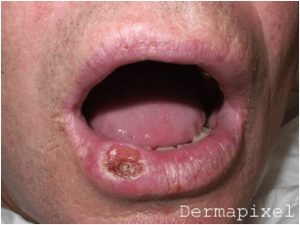
Los canceres malignos mas frecuentes de labio son los Carcinomas escamosos o espinocelulares o epidermoides. Muchas veces estos tumores son vistos por los dermatólogos porque están en áreas expuestas, entre la mucosa y la piel. Aunque para el diagnostico es perfectamente valida la valoración por el dermatólogo, la corrección quirúrgica es aconsejable que sea realizada por el Otorrinolaringólogo, La mejor opción es el tratamiento quirúrgico con bordes amplios y su reconstrucción con técnicas de aproximación o con utilización de colgajos locales de rotación. A veces puede ser necesario el tratamiento del cuello, sobre todo cuando existen adenopatías claramente metastásicas en el momento del diagnostico.
TUMORES HIPOFARINGE
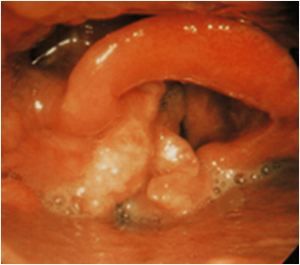
Los tumores de hipofaringe / laringe supraglótica son los mas traicioneros porque no permiten ver la lesión y son poco sintomáticos, con leves molestias hasta que tienen un tamaño considerable. Su tratamiento de elección dependerá, como en todos los casos , de su extensión local, ganglionar y a distancia. La cirugía en general será bastante mutilante con secuelas para la deglución e incluso para la respiración, pudiendo requerir en muchas ocasiones una traqueotomía permanente. El tratamiento de Radioterapia con / sin Quimioterapia concomitante puede ser el de elección en estadios que por su extensión no son resecables o cuando el paciente no esta dispuesto a la mutilación que es necesario hacer para su extirpación. Además, suele estar indicado posterior a la extirpación para aumentar las garantías de éxito, sobre todo si son lesiones de gran tamaño y con adenopatías positivas. El pronostico es sombrío, independientemente del tipo de tratamiento que se aplique.
NEURALGIA GLOSOFARINGEO
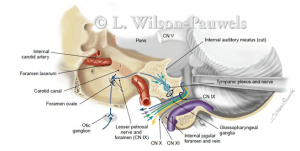

La neuralgia del glosofaríngeo es una entidad infrecuente que se manifiesta como una sensación dolorosa paroxística, desencadenada típicamente por la masticación, el bostezo, el estornudo y la deglución. El dolor se localiza frecuentemente en el tercio posterior de la lengua y la faringe y se irradia hacia la garganta y otras estructuras profundas.
Se caracteriza por una sensación lancinante o urente experimentada en la cavidad oral o en el conducto auditivo externo, se desconoce el mecanismo doloroso, aunque se cree que es similar al que ocasiona la neuralgia trigeminal.
Suele afectar en las 2/3 partes al sexo femenino, siendo la edad de presentación más frecuente alrededor de los 50 años, aunque otros autores refieren un rango más amplio entre los 40- 80 años con un pico incidental a los 70 años.
El trastorno se clasifica en dos grupos basados en el sitio de origen del dolor :
- Una forma timpánica en donde el dolor se inicia en el oído y se irradia hacia la garganta
- Una forma orofaríngea en la cual el dolor se inicia en la garganta y se irradia hacia el oído.
A pesar del sitio de origen del dolor los pacientes clásicamente describen un dolor paroxístico, lancinante, en algunos casos asociados a bradicardia, síncope y asistolia.La neuralgia glosofaríngea es aproximadamente 100 veces menos frecuente que la neuralgia trigeminal. Se estima que hasta un 10% de los pacientes con neuralgia glosofaríngea tienen asociada una neuralgia trigeminal.
Se lateraliza en aproximadamente un 55% de los casos del lado derecho y el promedio de inicio de los síntomas antes de la consulta es de 6 año. Otros autores refieren que el lado más frecuentemente afectado es el izquierdo en una relación 3:2 sobre el derecho.
El diagnóstico de neuralgia glosofaríngea puede ser confirmado con la aplicación de cocaína al 10% en forma tópica en la zona gatillo del paciente; en caso de neuralgia glosofaríngea los pacientes reportan un alivio inmediato del dolor paroxístico así como un período asintomático de 1 a 2 horas luego de la administración del tópico.
Los diagnósticos diferenciales más habituales incluyen la neuralgia trigeminal con afección de la tercera rama, la cefalea acuminada, la neuralgia del nervio laríngeo superior.
Las causas más frecuentes de neuralgia glosofaríngea son: idiopática (la más frecuente), aneurismas de arteria vertebral, aracnoiditis, elongación de apófisis estiloides, arteria hipoglosa persistente, trauma, petrositis y abscesos tonsilares.
El tratamiento de la neuralgia glosofaríngea incluye al tratamiento médico con anticonvulsivantes particularmente con carbamazepina, difenilhidantoína y baclofeno, la rizotomía percutánea por radiofrecuencia y la descompresión microvascular quirúrgica
NEURALGIA DEL TRIGEMINO ( V3) : NEURALGIA DEL LINGUAL.
La neuralgia del nervio maxilar inferior afecta principalmente al nervio dentario inferior, en menor grado al nervio lingual y en raras ocasiones a ambos.
Cuando afecta al nervio dentario inferior, encontramos dolor en la región mentoniana, labio inferior y en menor grado en los dientes de la zona. Al realizar la palpación de la piel ubicada alrededor del agujero mentoniano el paciente refiere dolor intenso.
En neuralgia del nervio lingual encontramos dolor en suelo boca y lengua, generalmente al realizar movimientos o tocar en la zona, acompañado de alteración de la sensación gustativa en los 2/3 anteriores. Una forma de comprobrar el origen en el nervio lingual es inyectado anestésico local en suelo boca lo que ocasiona la desaparición de los síntomas.
La lesión del V par craneal obedece a múltiples causas y pueden presentarse en la porción intracerebral o periférica; pueden originarse por traumas, compresiones vasculares, tumores, accidentes cerebrovasculares e infecciones. Cualquiera que sea la etiología, el nervio puede responder con anestesia, hipoestesia, hiperestesia, hipoalgesia, hiperalgesia, pérdida de la sensación térmica e incluso originar una alteración motriz en los músculos masticatorios o hipoacusia moderada.2,3,4,5
Pueden argumentarse tres principales explicaciones para la patogénesis de las neuralgias trigeminales: la teoría infecciosa, el daño nervioso traumático y la teoría isquémica.
El tratamiento de la neuralgia trigémino ( V3 ) incluye al tratamiento médico con anticonvulsivantes particularmente con carbamazepina, difenilhidantoína y baclofeno, la rizotomía percutánea por radiofrecuencia y la descompresión microvascular quirúrgica
SINDROME DE SJOGREN
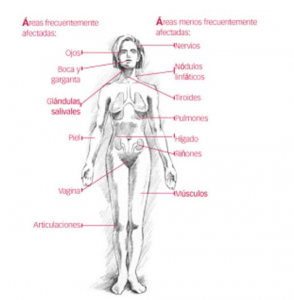
El síndrome de Sjögren es una enfermedad autoinmune inflamatoria de causa desconocida, que causa resequedad, particularmente en los ojos y la boca, por destrucción de las glandulas de secreción exocrina. En las enfermedades autoinmunes el sistema inmunológico no funciona correctamente y ataca a tejidos sanos, ocasionando daño e inflamación.
Hay dos tipos del síndrome de Sjögren, el primario y el secundario. La forma primaria ocurre por sí sola y no tiene relación alguna con otras enfermedades. El síndrome de Sjögren secundario se presenta con otras enfermedades autoinmunes, tales como la artritis reumatoide (AR), el lupus o la miositis.
Además de resequedad, el síndrome de Sjögren puede causar problemas en otras partes del cuerpo. Entre ellos están inflamación de las articulaciones conducente a artritis, así como inflamación de los pulmones, los riñones, el hígado, los nervios, la tiroides y la piel
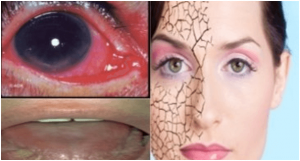
El tratamiento de la sequedad de boca se debe corregir con medidas de higiene y estimulo para aumentar la saliva, existen fármacos que pueden ayudar a ello como la pilocarpina ( Salagen 5mg comp envase de 100, se toma cada 8h, no esta comercializado en España pero si en USA ) o la Cevimelina ( evoxac comp de 30 mgr , tomar uno cada 8h, comercializado en andorra pero no en España, si autorizadon en USA ).
Para la sequedad ocular debe usar lagrimas artificiales, pomadas para la noche…
Debe tener un cuidado especial de la piel con uso de geles de Ph neutro.
El síndrome de Sjögren generalmente no es fatal, pero la resequedad quizá perdure por el resto de su vida. Puede tratar los síntomas y prevenir el deterioro dental y el daño ocular. Son poco comunes los problemas serios de los órganos internos. De ocurrir, su doctor podría cambiarle el tratamiento para controlar la inflamación y prevenir daños.
La incidencia de linfoma (cáncer de los nódulos linfáticos), es mayor en personas con el síndrome de Sjögren, pero los pacientes usualmente responden bien al tratamiento si el linfoma se detecta a tiempo
SINDROME DE EAGLE
El síndrome de Eagle es una rara patología que se caracteriza por presentar sensaciones dolorosas de intensidad variable en la garganta que los define como pinchazos intensos de recorrido y localización variable.
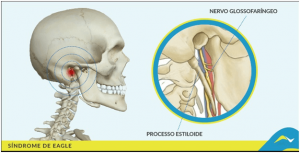
Además, pueden presentar dolor de oído, sensación de oído «tapado», excesiva producción de saliva, dificultad para hablar o para tragar, limitación de los movimientos del cuello, ruido a nivel de la articulación temporo mandibular, sensación de un cuerpo extraño en la parte posterior de la boca, que obliga al paciente a tragar con frecuencia, vértigo e, incluso, pérdida pasajera del conocimiento.
A veces puede palparse en la boca la osificación anómala. Ante la sospecha de síndrome de Eagle, se practicarán radiografías específicas y TAC con reconstrucción 3D y medición de la apófisis estilioides.
Una vez confirmado su tratamiento es quirúrgico, consisten en eliminar parcial o totalmente dicha apófisis elongada y se puede hacer por un abordaje intraoral o externo, ambos bajo anestesia general.
ARTRITIS TEMPOROMANDIBULAR
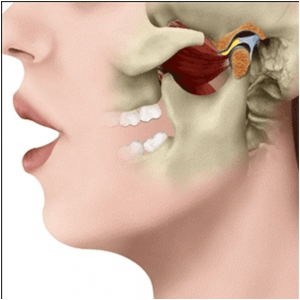
Los trastornos temporomandibulares, comúnmente llamados trastornos de la ATM, son unas alteraciones que causan dolor y disfunción en las articulaciones y los músculos que controlan el movimiento de la mandíbula. Este problema, parece ser más común en mujeres que en hombres.
Los síntomas son variados : dolor profundo de oído, que se irradia a cuello, con sensación de bloqueo o atronamiento del oído, contractura en la región maseterina y del musculo temporal con cierta limitación en la apertura de la boca. Dolor con la masticación. Chasquidos en la mandibula.
El diagnostico es fundamentalmente clínico. Se puede complementar con estudio de imagen ( RNM articulación TPM ).
El tratamiento puede ser conservador con : férulas de descarga, fisioterapia, inyecciones intraarticulares ( corticoide + anestésico local ), toxina botulínica en musculo masetero para disminuir la contractura, fármacos antinflamatorios ( corticoides, aines…).
En casos que no se controle la clínica con esta sintomatología se puede recurrir a las técnicas quirúrgicas endoscópicas ( artroscopia TPM ) o abiertas, para hacer una corrección de las áreas dañadas….